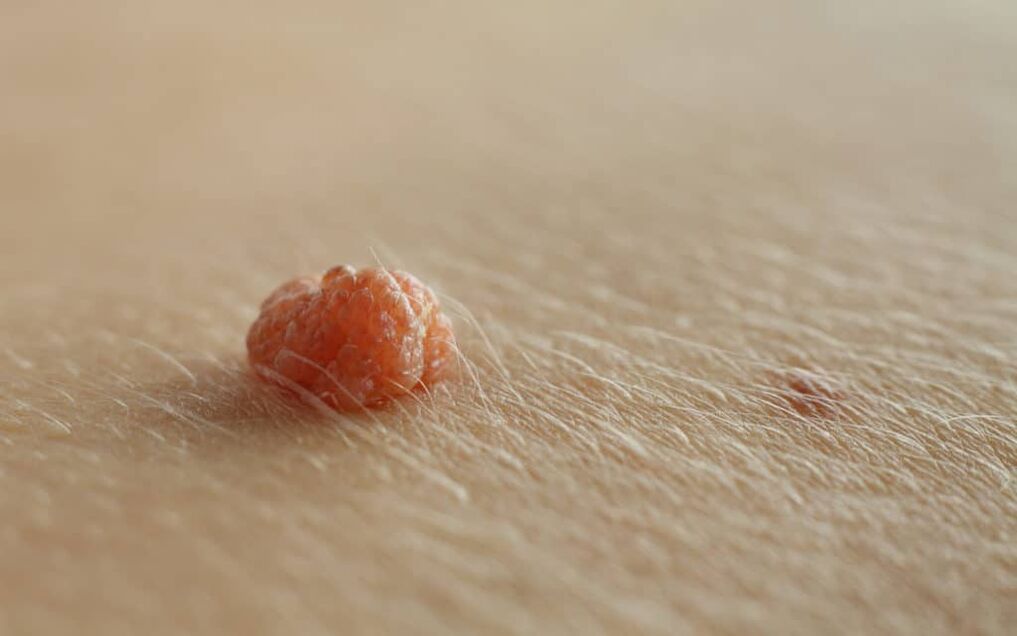
Penilné bradavice sú najčastejšou pohlavne prenosnou chorobou u mužov a sú spôsobené ľudským papilomavírusom (HPV). Penilné bradavice sa zvyčajne vyskytujú ako mäkké, telové až hnedé plaky na žaludi a drieku penisu.
S cieľom poskytnúť aktuálne informácie o súčasnom chápaní, diagnostike a liečbe bradavíc na penisu sa vykonal prehľad s použitím kľúčových pojmov a fráz, ako sú „penilné bradavice" a „genitálne bradavice". Stratégia vyhľadávania zahŕňala metaanalýzu, randomizované kontrolované štúdie, klinické štúdie, pozorovacie štúdie a prehľady.
Epidemiológia
Infekcia HPV je celosvetovo najčastejšou sexuálne prenosnou chorobou. Infekcia HPV neznamená, že sa u človeka objavia genitálne bradavice. Odhaduje sa, že 0, 5 – 5 % sexuálne aktívnych mladých dospelých mužov má pri fyzickom vyšetrení genitálne bradavice. Vrcholný vek ochorenia je 25 - 29 rokov.
Etiopatogenéza
HPV je neobalený kapsidový dvojvláknový DNA vírus patriaci do rodu Papillomavirus z čeľade Papillomaviridae a infikuje iba ľudí. Vírus má kruhový genóm s dĺžkou 8 kilobáz, ktorý kóduje osem génov, vrátane génov pre dva zapuzdrené štrukturálne proteíny, konkrétne L1 a L2. Vírusu podobná častica obsahujúca L1 sa používa pri výrobe HPV vakcín. L1 a L2 sprostredkúvajú HPV infekciu.
Je tiež možné infikovať sa rôznymi typmi HPV súčasne. U dospelých sa genitálna HPV infekcia prenáša predovšetkým sexuálnym kontaktom a menej často orálnym sexom, kontaktom koža na kožu a fomitom. U detí sa infekcia HPV môže vyskytnúť v dôsledku sexuálneho zneužívania, vertikálneho prenosu, samoinfekcie, infekcie prostredníctvom blízkeho kontaktu v domácnosti a prostredníctvom fomitov. HPV preniká do buniek bazálnej vrstvy epidermis cez mikrotraumy na koži alebo sliznici.
Inkubačná doba infekcie sa pohybuje od 3 týždňov do 8 mesiacov, v priemere 2 - 4 mesiace. Ochorenie je bežnejšie u jedincov s nasledujúcimi predisponujúcimi faktormi: imunodeficiencia, nechránený pohlavný styk, viacero sexuálnych partnerov, sexuálny partner s viacerými sexuálnymi partnermi, anamnéza pohlavne prenosných infekcií, skorá sexuálna aktivita, kratší časový úsek medzi stretnutím a nového partnera a zapojenie sa do pohlavného styku žiť s ním, nenechať sa obrezať a fajčiť. Ďalšími predisponujúcimi faktormi sú vlhkosť, macerácia, trauma a epiteliálne defekty v oblasti penisu.
Histopatológia
Histologické vyšetrenie odhaľuje papilomatózu, fokálnu parakeratózu, ťažkú akantózu, mnohopočetné vakuolizované koilocyty, vaskulárnu distenziu a veľké keratohyalínové granuly.
Klinické prejavy
Penilné bradavice sú zvyčajne asymptomatické a príležitostne môžu spôsobiť svrbenie alebo bolesť. Genitálne bradavice sa zvyčajne nachádzajú na uzdičky, žaludi penisu, vnútornom povrchu predkožky a koronálnej ryhe. Na začiatku ochorenia sa bradavice na penise typicky javia ako malé, diskrétne, mäkké, hladké, perleťové, kupolovité papuly.
Lézie sa môžu vyskytovať jednotlivo alebo v zhlukoch (zoskupených). Môžu byť stopkaté alebo široko založené (sediace). V priebehu času sa papuly môžu zlúčiť do plakov. Bradavice môžu byť vláknité, exofytické, papilomatózne, verukózne, hyperkeratotické, cerebriformné, hubovité alebo v tvare karfiolu. Farba môže byť telová, ružová, erytematózna, hnedá, fialová alebo hyperpigmentovaná.
Diagnóza
Diagnóza sa stanovuje klinicky, zvyčajne na základe anamnézy a vyšetrenia. Dermoskopia a in vivo konfokálna mikroskopia pomáhajú zlepšiť presnosť diagnostiky. Morfologicky sa bradavice môžu líšiť od tvaru prstov a epifýzy až po mozaiku. Medzi znakmi vaskularizácie možno nájsť glomerulárne, vlásenkové a bodkovité cievy. Papilomatóza je neoddeliteľnou súčasťou bradavíc. Niektorí autori navrhujú použiť test s kyselinou octovou (vybielenie povrchu bradavíc pri aplikácii kyseliny octovej) na uľahčenie diagnostiky bradavíc na penisu.
Citlivosť tohto testu je vysoká pre hyperplastické bradavice penisu, ale pre iné typy bradavíc na penise a subklinické infikované oblasti sa citlivosť považuje za nízku. Biopsia kože je zriedkavo opodstatnená, ale mala by sa zvážiť pri výskyte atypických znakov (napr. atypická pigmentácia, indurácia, prichytenie k podkladovým štruktúram, tvrdá konzistencia, ulcerácia alebo krvácanie), keď je diagnóza neistá alebo pri bradaviciach, ktoré nereagujú na rôzne liečby. Hoci niektorí autori navrhujú PCR diagnostiku okrem iného na určenie typu HPV, ktorý určuje riziko malignity, typizácia HPV sa v bežnej praxi neodporúča.
Odlišná diagnóza
Diferenciálna diagnostika zahŕňa perleťové penilné papuly, Fordyceho granule, akrochordóny, condylomas lata pri syfilise, molluscum contagiosum, granuloma annulare, lichen planus, lichen planus, seboroická keratóza, epidermálny névus, kapilárny varikózny lymfangióm, syrový lymfatický lymfangióm, lymfatický lymfatický vén, posttranulový lymfóm , schwannóm, bowenoidná papulóza a spinocelulárny karcinóm.
Perleťové penilné papulyVyskytuje sa ako asymptomatické, malé, hladké, mäkké, žltkasté, perleťovo biele alebo mäsovo sfarbené, kužeľovité alebo kupolovité papuly s priemerom 1 - 4 mm. Lézie sú zvyčajne jednotné vo veľkosti a tvare a sú symetricky rozdelené. Papuly sú zvyčajne umiestnené v jednoduchých, dvojitých alebo viacerých radoch v kruhu okolo temene a drážky žaluďa penisu. Papuly bývajú nápadnejšie na dorzu temene a menej nápadné smerom k uzdičky.
Fordyce granule- sú to zväčšené mazové žľazy. Na žaludi a drieku penisu sa granule Fordyce javia ako asymptomatické, izolované alebo zoskupené, diskrétne, krémovo žlté, hladké papuly s priemerom 1 - 2 mm. Tieto papuly sú zreteľnejšie na drieku penisu počas erekcie alebo pri stiahnutí predkožky. Niekedy môže byť z týchto granúl vytlačený hustý kriedový alebo syrový materiál.
Acrochordóny, tiež známe ako skintags („kožné štítky"), sú mäkké, telovej až tmavohnedé, stopkaté alebo široké kožné výrastky s hladkým obrysom. Niekedy môžu byť hyperkeratotické alebo môžu mať bradavičnatý vzhľad. Väčšina akrochordónov meria v priemere 2 až 5 mm, hoci niekedy môžu byť väčšie, najmä v slabinách. Acrochordóny sa môžu objaviť takmer na akejkoľvek časti tela, ale najčastejšie sa vyskytujú na krku a intertriginóznych oblastiach. Keď sa objavia v oblasti penisu, môžu napodobňovať penilné bradavice.
Condylomas lata- Ide o kožné lézie pri sekundárnom syfilise spôsobené spirochétou, Treponema pallidum. Klinicky sa kondylómy lata javia ako vlhké, sivobiele, zamatové, ploché alebo karfiolovité, široké papuly alebo plaky. Majú tendenciu sa rozvíjať v teplých, vlhkých oblastiach genitálií a perinea. Sekundárny syfilis je charakterizovaný nesvrbivou, difúznou, symetrickou makulopapulárnou vyrážkou na trupe, dlaniach a chodidlách. Systémové prejavy zahŕňajú bolesť hlavy, únavu, faryngitídu, myalgiu a artralgiu. Môžu sa vyskytnúť erytematózne alebo belavé vyrážky na ústnej sliznici, ako aj alopécia a generalizovaná lymfadenopatia.
Granuloma annulareje benígne, samovoľne miznúce zápalové ochorenie dermy a podkožného tkaniva. Patológia je charakterizovaná asymptomatickými, pevnými, hnedofialovými, erytematóznymi alebo mäsovými papuľami, zvyčajne usporiadanými do kruhu. Ako stav progreduje, môže byť zaznamenaná centrálna involúcia. Krúžok papúl často zrastá a vytvára plak v tvare prstenca. Granulóm sa zvyčajne nachádza na extenzorových plochách distálnych končatín, ale možno ho zistiť aj na drieku a žaludi penisu.
Lichen planus kožeje chronická zápalová dermatóza prejavujúca sa ako ploché, polygonálne, fialové, svrbiace papuly a plaky. Najčastejšie sa vyrážka objavuje na flexorových plochách rúk, chrbta, trupu, nôh, členkov a žaluďa penisu. Približne 25 % lézií sa vyskytuje na genitáliách.
Epidermálny nevusje hamartóm vznikajúci z embryonálneho ektodermu, ktorý sa diferencuje na keratinocyty, apokrinné žľazy, ekrinné žľazy, vlasové folikuly a mazové žľazy. Klasická lézia je solitárny, asymptomatický, dobre ohraničený plak, ktorý sleduje Blaschkove línie. Nástup ochorenia sa zvyčajne vyskytuje v prvom roku života. Farba sa mení od telovej po žltú a hnedú. V priebehu času môže lézia zhrubnúť a stať sa bradavičnatou.
Kapilárny varikózny lymfangióm je nezhubné vačkovité rozšírenie kožných a podkožných lymfatických uzlín. Tento stav je charakterizovaný zhlukmi pľuzgierov pripomínajúcich poter žaby. Farba závisí od obsahu: belavá, žltá alebo svetlohnedá farba je spôsobená farbou lymfatickej tekutiny a červenkastá alebo modrastá farba je spôsobená prítomnosťou červených krviniek v lymfatickej tekutine v dôsledku krvácania. Pľuzgiere môžu podliehať zmenám a môžu nadobudnúť bradavičnatý vzhľad. Najčastejšie sa vyskytuje na končatinách, menej často v oblasti genitálií.
Lymphogranuloma venereumje pohlavne prenosná choroba spôsobená Chlamydia trachomatis. Ochorenie je charakterizované prechodnou nebolestivou genitálnou papulou a menej často eróziou, vredom alebo pustulou, po ktorej nasleduje inguinálna a/alebo femorálna lymfadenopatia známa ako buboes.
zvyčajnesyringómysú asymptomatické, malé, mäkké alebo husté, telové alebo hnedé papuly s priemerom 1 - 3 mm. Zvyčajne sa nachádzajú v periorbitálnych oblastiach a na lícach. Na penise a zadku sa však môžu objaviť syringómy. Keď sa syringómy nachádzajú na penise, môžu sa zameniť za bradavice na penise.
Schwannomas- Ide o novotvary pochádzajúce zo Schwannových buniek. Schwannóm penisu sa zvyčajne prejavuje ako jediný, asymptomatický, pomaly rastúci uzlík na dorzálnej strane drieku penisu.
Bowenoidná papulózaje prekancerózna fokálna intraepidermálna dysplázia, ktorá sa zvyčajne prejavuje ako mnohopočetné červeno-hnedé papuly alebo plaky v anogenitálnej oblasti, najmä v penise. Patológia je v súlade so skvamocelulárnym karcinómom in situ. Progresia do invazívneho spinocelulárneho karcinómu sa vyskytuje v 2 až 3 % prípadov.
zvyčajnespinocelulárny karcinómpenis sa prejavuje vo forme uzliny, vredu alebo erytematóznej lézie. Vyrážka sa môže objaviť ako bradavica, leukoplakia alebo skleróza. Najobľúbenejším miestom je žaluď penisu, po ňom nasleduje predkožka a driek penisu.
Komplikácie
Penilné bradavice môžu spôsobiť značné obavy alebo úzkosť pre pacienta a jeho sexuálneho partnera kvôli ich kozmetickému vzhľadu a nákazlivosti, stigmatizácii, obavám o budúcu plodnosť a riziku rakoviny a ich spojitosti s inými pohlavne prenosnými chorobami. Odhaduje sa, že 20 – 34 % postihnutých pacientov má základné sexuálne prenosné choroby. Pacienti často pociťujú pocity viny, hanby, nízkeho sebavedomia a strachu. Ľudia s penilnými bradavicami majú vyššiu mieru sexuálnej dysfunkcie, depresie a úzkosti v porovnaní so zdravou populáciou. Tento stav môže mať negatívny psychosociálny dopad na pacienta a negatívne ovplyvniť kvalitu jeho života. Veľké exofytické lézie môžu krvácať, spôsobiť obštrukciu močovej trubice a narušiť pohlavný styk. Malígna transformácia je zriedkavá s výnimkou imunokompromitovaných jedincov. Pacienti s penilnými bradavicami sú vystavení zvýšenému riziku vzniku anogenitálnej rakoviny, rakoviny hlavy a rakoviny krku v dôsledku koinfekcie vysokorizikovým HPV.
Predpoveď
Ak sa nelieči, genitálne bradavice sa môžu vyriešiť samy, zostanú nezmenené alebo sa zväčšia a zväčšia. Približne jedna tretina bradavíc penisu ustúpi bez liečby a priemerný čas do ich vymiznutia je približne 9 mesiacov. Pri správnej liečbe zmizne 35 až 100 % bradavíc v priebehu 3 až 16 týždňov. Hoci bradavice vymiznú, infekcia HPV môže zostať, čo vedie k recidíve. Miera relapsov sa pohybuje od 25 do 67 % do 6 mesiacov od liečby. U pacientov so subklinickou infekciou, rekurentnou infekciou (reinfekciou) po pohlavnom styku a pri imunodeficienciách sa vyskytuje vyššie percento recidív.
Liečba
Aktívna liečba bradavíc na penise je vhodnejšia ako následná liečba, pretože vedie k rýchlejšiemu vyriešeniu lézií, znižuje obavy z infikovania partnera, zmierňuje emocionálny stres, zlepšuje kozmetický vzhľad, znižuje sociálnu stigmu spojenú s léziami penisu a zmierňuje symptómy (napr. svrbenie, bolestivosť alebo krvácanie). Bradavice na penisu, ktoré pretrvávajú viac ako 2 roky, majú oveľa menšiu pravdepodobnosť, že sa samy vyriešia, preto by sa mala najprv ponúknuť aktívna liečba. Poradenstvo sexuálnych partnerov je povinné. Odporúča sa aj skríning na sexuálne prenosné choroby.
Aktívne liečby môžeme rozdeliť na mechanické, chemické, imunomodulačné a antivírusové. Existuje len veľmi málo podrobných porovnaní rôznych liečebných metód medzi sebou. Účinnosť sa líši v závislosti od spôsobu liečby. K dnešnému dňu sa nepreukázalo, že by žiadna liečba bola trvalo lepšia ako ostatné liečby. Výber liečby by mal závisieť od úrovne zručností lekára, preferencií pacienta a tolerancie liečby, ako aj od počtu bradavíc a závažnosti ochorenia. Zohľadniť by sa mala aj porovnávacia účinnosť, jednoduchosť podávania, vedľajšie účinky, cena a dostupnosť liečby. Vo všeobecnosti sa liečba, ktorú si sami aplikujete, považuje za menej účinnú ako liečba, ktorú si sami podávajú.
Pacient vykonáva liečbu doma (podľa predpisu lekára)
Liečebné metódy používané na klinike
Metódy používané na klinike zahŕňajú podofylín, kryoterapiu tekutým dusíkom, kyselinu bichlóroctovú alebo kyselinu trichlóroctovú, perorálny cimetidín, chirurgickú excíziu, elektrokauterizáciu a laserovú terapiu oxidom uhličitým.
Tekutý podofylín 25%, odvodený od podofylotoxínu, pôsobí tak, že zastavuje mitózu a spôsobuje nekrózu tkaniva. Liek sa aplikuje priamo na bradavicu penisu raz týždenne počas 6 týždňov (maximálne 0, 5 ml na ošetrenie). Podophyllin by sa mal zmyť 1 až 4 hodiny po ošetrení a nemal by sa aplikovať na miesta s vysokou vlhkosťou pokožky. Účinnosť odstraňovania bradavíc dosahuje 62%. Kvôli správam o toxicite, vrátane smrti, spojenej s užívaním podofylínu, sa považuje za preferovaný podofilox, ktorý má oveľa lepší bezpečnostný profil.
Kvapalný dusík, liečba bradavíc na penisu, sa môže aplikovať pomocou sprejovej fľaše alebo aplikátora s bavlnenou špičkou priamo na bradavicu a 2 mm okolo nej. Kvapalný dusík spôsobuje poškodenie tkaniva a bunkovú smrť rýchlym zmrazením za vzniku ľadových kryštálikov. Minimálna teplota potrebná na zničenie bradavíc je -50 °C, hoci niektorí autori sa domnievajú, že účinná je aj teplota -20 °C.
Účinnosť odstraňovania bradavíc dosahuje 75%. Vedľajšie účinky zahŕňajú bolesť počas liečby, erytém, deskvamáciu, pľuzgiere, eróziu, ulceráciu a dyspigmentáciu v mieste aplikácie. Nedávna paralelná randomizovaná štúdia fázy II so 16 iránskymi mužmi s genitálnymi bradavicami ukázala, že kryoterapia s použitím Wartnerovho prípravku obsahujúceho zmes 75 % dimetyléteru a 25 % propánu bola tiež účinná. Na potvrdenie alebo vyvrátenie tohto záveru je potrebný ďalší výskum. Treba povedať, že kryoterapia s použitím Wartnerovho zloženia je menej účinná ako kryoterapia s použitím tekutého dusíka.
Kyselina bichlóroctová a kyselina trichlóroctová sa môžu použiť na liečbu malých bradavíc na penise, pretože ich schopnosť preniknúť kožou je obmedzená. Každá z týchto kyselín funguje tak, že koaguluje proteín, po ktorom nasleduje deštrukcia buniek a následne odstránenie penisovej bradavice. V mieste aplikácie sa môže objaviť pocit pálenia. Relapsy po použití kyseliny bichlóroctovej alebo trichlóroctovej sa vyskytujú rovnako často ako pri iných metódach. Lieky sa môžu používať až trikrát týždenne. Účinnosť odstraňovania bradavíc sa pohybuje od 64 do 88 %.
Elektrokoagulácia, laserová terapia, laser s oxidom uhličitým alebo chirurgická excízia fungujú tak, že bradavicu mechanicky zničia a možno ich použiť v prípadoch, keď sa jedná o pomerne veľkú bradavicu alebo zhluk bradavíc, ktorý je ťažké odstrániť konzervatívnymi metódami liečby. Najvyššie percento účinnosti majú mechanické liečebné metódy, pri ich použití je však vyššie riziko vzniku jaziev na koži. Lokálna anestézia aplikovaná na neokludované lézie 20 minút pred zákrokom alebo zmes lokálnych anestetík aplikovaná na okludované lézie hodinu pred zákrokom treba považovať za opatrenia, ktoré znižujú nepohodlie a bolesť počas zákroku. Na chirurgické odstránenie veľkých lézií sa môže použiť celková anestézia.
Alternatívne liečby
Pacienti, ktorí nereagujú na liečbu prvej línie, môžu reagovať na inú liečbu alebo kombináciu liečby. Terapia druhej línie zahŕňa lokálny, intralezionálny alebo intravenózny cidofovir, lokálny 5-fluóruracil a lokálny ingenolmebutát.
U imunokompromitovaných pacientov s bradavicami refraktérnymi na liečbu možno zvážiť antivírusovú liečbu cidofovirom. Cidofovir je acyklický nukleozidfosfonát, ktorý kompetitívne inhibuje vírusovú DNA polymerázu, čím bráni replikácii vírusu.
Vedľajšie účinky lokálneho (intralezionálneho) cidofoviru zahŕňajú podráždenie, eróziu, pozápalové pigmentové zmeny a povrchové zjazvenie v mieste aplikácie. Hlavným vedľajším účinkom intravenózneho cidofoviru je nefrotoxicita, ktorej sa dá predísť hydratáciou soľným roztokom a probenecidom.
Prevencia
Genitálnym bradaviciam sa dá do určitej miery predchádzať oddialením sexuálnej aktivity a obmedzením počtu sexuálnych partnerov. Latexové kondómy pri dôslednom a správnom používaní znižujú prenos HPV. Sexuálni partneri s anogenitálnymi bradavicami by sa mali liečiť.
Vakcíny proti HPV sú účinné pred sexuálnou aktivitou v primárnej prevencii infekcie. Je to preto, že vakcíny neposkytujú ochranu proti chorobám spôsobeným vakcínovými typmi HPV, ktoré jedinec získal predchádzajúcou sexuálnou aktivitou. Poradný výbor pre imunizačné praktiky centier pre kontrolu a prevenciu chorôb, Americká akadémia pediatrov, Americká akadémia pôrodníkov a gynekológov, Americká akadémia rodinnej praxe a Medzinárodná spoločnosť pre ľudský papilomavírus odporúčajú rutinné očkovanie dievčat a chlapcov vakcínu proti HPV.
Cieľový vek pre očkovanie je 11 - 12 rokov pre dievčatá a chlapcov. Vakcína sa môže podať už vo veku 9 rokov. Tri dávky vakcíny proti HPV sa majú podať v mesiaci 0, v 1. až 2. mesiaci (zvyčajne 2) a v 6. mesiaci. Dobiehacie očkovanie je indikované pre mužov do 21 rokov a ženy do 26 rokov, ak neboli očkované v cieľovom veku. Očkovanie sa odporúča aj mužom, ktorí sú gayovia alebo imunokompetentní vo veku do 26 rokov, ak neboli predtým očkovaní. Očkovanie znižuje pravdepodobnosť infekcie HPV a následného rozvoja bradavíc na penisu a rakoviny penisu. Očkovanie mužov aj žien je pri znižovaní rizika genitálnych bradavíc penisu výhodnejšie ako očkovanie iba mužov, pretože muži môžu získať HPV infekciu od svojich sexuálnych partnerov. Prevalencia anogenitálnych bradavíc sa od roku 2008 do roku 2014 výrazne znížila v dôsledku zavedenia vakcíny proti HPV.
Záver
Penilné bradavice sú sexuálne prenosné ochorenie spôsobené HPV. Táto patológia môže mať negatívny psychosociálny dopad na pacienta a negatívne ovplyvniť kvalitu jeho života. Hoci približne jedna tretina bradavíc na penise ustúpi bez liečby, uprednostňuje sa aktívna liečba na urýchlenie vymiznutia bradavíc, zníženie obáv z infekcie, zníženie emočného stresu, zlepšenie kozmetického vzhľadu, zníženie sociálnej stigmy spojenej s léziami penisu a zmiernenie symptómov.
Aktívne metódy liečby môžu byť mechanické, chemické, imunomodulačné a antivírusové a často kombinované. Doteraz sa nepreukázalo, že by jedna liečba bola lepšia ako ostatné. Výber liečebnej metódy by mal závisieť od odbornosti lekára v tejto metóde, pacientovej preferencie a znášanlivosti liečby, ako aj od počtu bradavíc a závažnosti ochorenia. Zohľadniť by sa mala aj porovnávacia účinnosť, jednoduchosť použitia, vedľajšie účinky, cena a dostupnosť liečby. Vakcíny proti HPV pred sexuálnou aktivitou sú účinné v primárnej prevencii infekcie. Cieľový vek pre očkovanie je 11 - 12 rokov pre dievčatá aj chlapcov.






















